Per scaricare o stampare questa pagina in una lingua diversa, scegli prima la tua lingua dal menu a discesa in alto a sinistra.

Documento di posizione IAOMT sulle cavitazioni della mascella umana
Presidente del comitato per la patologia dell'osso mascellare: Ted Reese, DDS, MAGD, NMD, FIAOMT
Karl Anderson, DDS, MS, NMD, FIAOMT
Patricia Berube, DMD, MS, CFMD, FIAOMT
Jerry Bouquot, DDS, MSD
Teresa Franklin, dottore di ricerca
Jack Kall, DMD, FAGD, MIAOMT
Cody Kriegel, DDS, NMD, FIAOMT
Sushma Lavu, DDS, FIAOMT
Tiffany Shields, DMD, NMD, FIAOMT
Mark Wisniewski, DDS, FIAOMT
Il comitato desidera esprimere il nostro apprezzamento a Michael Gossweiler, DDS, MS, NMD, Miguel Stanley, DDS e Stuart Nunally, DDS, MS, FIAOMT, NMD per le loro critiche a questo articolo. Desideriamo inoltre riconoscere gli inestimabili contributi e gli sforzi compiuti dal Dr. Nunnally nella compilazione del documento di sintesi del 2014. Il suo lavoro, la sua diligenza e la sua pratica hanno fornito la spina dorsale di questo documento aggiornato.
Approvato dal Consiglio di Amministrazione IAOMT settembre 2023
Sommario
Tomografia computerizzata a fascio conico (CBCT)
Biomarcatori ed esame istologico
Considerazioni in evoluzione per scopi diagnostici
Valutazione dei meridiani di agopuntura
Implicazioni sistemiche e cliniche
Strategie di trattamento alternative
Riferimenti
Appendice I. Risultati del sondaggio IAOMT 2
Appendice II Risultati del sondaggio IAOMT 1
Appendice III Immagini
Figura 1 Osteonecrosi grassa degenerativa della mascella (FDOJ)
Figura 2 Citochine in FDOJ rispetto ai controlli sani
Figura 3 Procedura chirurgica per un FDOJ retromolare
Figura 4 Curettage e corrispondente radiografia del FDOJ
Filmati Videoclip di interventi chirurgici alla mascella nei pazienti
Negli ultimi dieci anni c'è stata una crescente consapevolezza tra il pubblico e gli operatori sanitari di un legame tra salute orale e sistemica. Ad esempio, la malattia parodontale è un fattore di rischio sia per il diabete che per le malattie cardiache. È stato inoltre dimostrato un legame potenzialmente consequenziale e sempre più ricercato tra la patologia dell'osso mascellare e la salute e la vitalità complessive dell'individuo. L'uso di modalità di imaging tecnicamente avanzate come la tomografia computerizzata a fascio conico (CBCT) è stato determinante nell'identificazione delle patologie dell'osso mascellare, che hanno portato a migliori capacità diagnostiche e una migliore capacità di valutare il successo degli interventi chirurgici. Rapporti scientifici, docudrama e social media hanno aumentato la consapevolezza del pubblico su queste patologie, soprattutto tra quegli individui che soffrono di condizioni neurologiche o sistemiche croniche inspiegabili che non riescono a rispondere ai tradizionali interventi medici o dentistici.
L’Accademia Internazionale di Medicina Orale e Tossicologia (IAOMT) è fondata sulla convinzione che la scienza dovrebbe essere la base su cui scegliere e utilizzare tutte le modalità diagnostiche e terapeutiche. È con questa priorità in mente che 1) forniamo questo aggiornamento al nostro Position Paper IAOMT sull'osteonecrosi mascellare del 2014 e 2) proponiamo, sulla base dell'osservazione istologica, un nome più accurato dal punto di vista scientifico e medico per la malattia, in particolare, malattia midollare ischemica cronica della mascella (CIMDJ). CIMDJ descrive una condizione ossea caratterizzata dalla morte dei componenti cellulari dell'osso spongioso, secondaria a un'interruzione dell'afflusso di sangue. Nel corso della sua storia, ciò a cui ci riferiamo come CIMDJ è stato indicato con una moltitudine di nomi e acronimi elencati nella Tabella 1 e che saranno brevemente discussi di seguito.
L'obiettivo e l'intento di questa Accademia e del documento è quello di fornire scienza, ricerca e osservazioni cliniche affinché pazienti e medici possano prendere decisioni informate quando considerano queste lesioni CIMDJ, che vengono spesso definite cavitazioni della mascella. Questo articolo del 2023 è stato realizzato in uno sforzo congiunto che ha coinvolto medici, ricercatori e un eminente patologo della mascella, il dottor Jerry Bouquot, a seguito della revisione di oltre 270 articoli.
In nessun altro osso il rischio di traumi e infezioni è così grande come nelle ossa mascellari. Una revisione della letteratura relativa al tema della cavitazione della mascella (cioè CIMDJ) mostra che questa condizione è stata diagnosticata, trattata e studiata sin dal 1860. Nel 1867, il Dr. HR Noel fece una presentazione dal titolo Una conferenza sulla carie e la necrosi ossea al Baltimore College of Dental Surgery, e nel 1901 le cavitazioni della mandibola furono discusse a lungo da William C. Barrett nel suo libro di testo intitolato Oral Pathology and Practice: A Textbook for the Use of Students in Dental Colleges and a Handbook for Dental Practitioners. GV Black, spesso definito il padre dell'odontoiatria moderna, incluse una sezione nel suo libro di testo del 1915, Special Dental Pathology, per descrivere "l'aspetto e il trattamento abituali di" ciò che descrisse come osteonecrosi della mascella (JON).
La ricerca sulle cavitazioni ossee sembrò fermarsi fino agli anni '1970, quando altri iniziarono a ricercare l'argomento, utilizzando una varietà di nomi ed etichette, e pubblicando informazioni al riguardo nei moderni libri di testo di patologia orale. Ad esempio, nel 1992 Bouquot e colleghi hanno osservato un'infiammazione intraossea in pazienti con dolore facciale cronico e grave (N = 135) e hanno coniato il termine "osteonecrosi cavitazionale che induce nevralgia" o NICO. Sebbene Bouquot et al non abbiano commentato l’eziologia della malattia, hanno concluso che era probabile che le lesioni inducessero una nevralgia facciale cronica con caratteristiche locali uniche: formazione di cavità intraossea e necrosi ossea di lunga durata con guarigione minima. In uno studio clinico su pazienti con nevralgia del trigemino (N = 38) e del viso (N = 33), Ratner et al, hanno anche dimostrato che quasi tutti i pazienti avevano cavità nell'osso alveolare e nella mascella. Le cavità, a volte superiori a 1 centimetro di diametro, si trovavano nei siti di precedenti estrazioni dentarie e generalmente non erano rilevabili ai raggi X.

 In letteratura esistono numerosi altri termini per ciò che identifichiamo come CIMDJ. Questi sono elencati nella Tabella 1 e discussi brevemente qui. Adams e colleghi hanno coniato il termine osteomielite fibrosante cronica (CFO) in un documento di sintesi del 2014. Il documento di sintesi è il risultato di un consorzio multidisciplinare di professionisti provenienti dai settori della medicina orale, endodonzia, patologia orale, neurologia, reumatologia, otorinolaringoiatria, parodontologia, psichiatria, radiologia orale e maxillofacciale, anestesia, odontoiatria generale, medicina interna e gestione del dolore. . L'obiettivo del gruppo era fornire una piattaforma interdisciplinare per il trattamento delle malattie associate alla testa, al collo e al viso. Attraverso gli sforzi collettivi di questo gruppo, approfondite ricerche bibliografiche e interviste ai pazienti, è emerso un modello clinico distinto, a cui hanno fatto riferimento come CFO. Hanno notato che questa malattia spesso non viene diagnosticata a causa delle sue comorbilità con altre condizioni sistemiche. Questo gruppo ha sottolineato i potenziali collegamenti tra la malattia e problemi di salute sistemica e la necessità di un team di medici per diagnosticare e curare adeguatamente il paziente.
In letteratura esistono numerosi altri termini per ciò che identifichiamo come CIMDJ. Questi sono elencati nella Tabella 1 e discussi brevemente qui. Adams e colleghi hanno coniato il termine osteomielite fibrosante cronica (CFO) in un documento di sintesi del 2014. Il documento di sintesi è il risultato di un consorzio multidisciplinare di professionisti provenienti dai settori della medicina orale, endodonzia, patologia orale, neurologia, reumatologia, otorinolaringoiatria, parodontologia, psichiatria, radiologia orale e maxillofacciale, anestesia, odontoiatria generale, medicina interna e gestione del dolore. . L'obiettivo del gruppo era fornire una piattaforma interdisciplinare per il trattamento delle malattie associate alla testa, al collo e al viso. Attraverso gli sforzi collettivi di questo gruppo, approfondite ricerche bibliografiche e interviste ai pazienti, è emerso un modello clinico distinto, a cui hanno fatto riferimento come CFO. Hanno notato che questa malattia spesso non viene diagnosticata a causa delle sue comorbilità con altre condizioni sistemiche. Questo gruppo ha sottolineato i potenziali collegamenti tra la malattia e problemi di salute sistemica e la necessità di un team di medici per diagnosticare e curare adeguatamente il paziente.
Nei bambini sono state osservate anche lesioni cavitazionali dell'osso mascellare. Nel 2013, Obel e colleghi hanno descritto lesioni nei bambini e hanno coniato il termine osteomielite cronica mandibolare giovanile (JMCO). Questo gruppo ha suggerito il possibile uso di bifosfonati per via endovenosa (IV) come trattamento per questi bambini. Nel 2016 Padwa et al hanno pubblicato uno studio che descrive un'osteite infiammatoria sterile focale nelle ossa mascellari di pazienti pediatrici. Hanno etichettato la lesione come osteomielite cronica non batterica pediatrica (CNO).
Dal 2010, il Dr. Johann Lechner, l'autore e ricercatore più pubblicato sulle lesioni cavitazionali della mascella, e altri hanno studiato la relazione di queste lesioni con la produzione di citochine, in particolare la citochina infiammatoria RANTES (nota anche come CCL5). Il Dr. Lechner ha utilizzato vari termini per descrivere queste lesioni che includono la già citata NICO ma anche l'osteonecrosi ischemica asettica dell'osso mascellare (AIOJ) e l'osteonecrosi degenerativa grassa dell'osso mascellare (FDOJ). La sua descrizione/etichetta si basa sull'aspetto fisico e/o sulla condizione macroscopicamente patologica osservata clinicamente o intraoperatoriamente.
C’è ora la necessità di chiarire un’altra patologia dell’osso mascellare identificata più recentemente che è distinta dall’argomento di questo articolo ma potrebbe creare confusione per coloro che ricercano lesioni cavitazionali. Si tratta di lesioni ossee della mandibola che insorgono a seguito dell'uso di farmaci. Le lesioni sono caratterizzate soprattutto dalla perdita di afflusso di sangue con conseguente sequestro incontrollabile di osso. Queste lesioni sono state denominate Ulcerazione Orale con Sequestro Osseo (OUBS) da Ruggiero et al in un documento di sintesi per Associazione americana dei chirurghi orali e maxillo-facciali (AAOMS), nonché da Palla et al, in una revisione sistematica. Poiché questo problema è correlato all'uso di uno o più farmaci, la IAOMT è dell'idea che questo tipo di lesione sia meglio descritta come osteonecrosi della mascella correlata ai farmaci (MRONJ). MRONJ non sarà discusso in questo articolo poiché la sua eziologia e gli approcci terapeutici sono diversi da quelli a cui ci riferiamo come CIMDJ, ed è stato ampiamente studiato in precedenza.
L'uso sempre più comune delle radiografie della tomografia computerizzata a fascio conico (CBCT) da parte di molti dentisti ha portato ad un aumento dell'osservazione delle cavitazioni intramidollari che chiamiamo CIMDJ e che in precedenza erano trascurate e quindi ignorate. Ora che queste lesioni e anomalie sono identificate più facilmente, diventa responsabilità della professione odontoiatrica diagnosticare la malattia e fornire raccomandazioni e cure terapeutiche.
Apprezzare e identificare l'esistenza del CIMDJ è il punto di partenza per comprenderlo. Indipendentemente dai numerosi nomi e acronimi che sono stati associati alla patologia, la presenza di osso necrotico o morente nella componente midollare della mascella è ben accertata.
Quando osservati durante l'intervento chirurgico, questi difetti ossei si presentano in numerosi modi. Alcuni professionisti riferiscono che oltre il 75% delle lesioni sono completamente vuote o piene di tessuto molle, bruno-grigiastro e demineralizzato/granulomatoso, spesso con materiale oleoso giallo (cisti oleose) riscontrato nelle aree difettose circondate da un'anatomia ossea normale. Altri riportano la presenza di cavitazioni con densità ossea corticale sovrastante variabile che all'apertura sembrano avere rivestimenti con materiali filamentosi fibrosi neri, marroni o grigi. Altri ancora riportano cambiamenti grossolani variamente descritti come “granulosi”, “come segatura”, “cavità cave” e “secche” con occasionale durezza sclerotica, simile a un dente, delle pareti della cavità. All'esame istologico, queste lesioni appaiono simili alla necrosi che si verifica in altre ossa del corpo e sono istologicamente diverse dall'osteomielite (vedere Figura 1). Ulteriori immagini che illustrano la malattia CIMDJ, alcune di natura grafica, sono incluse nell'Appendice III alla fine di questo documento.
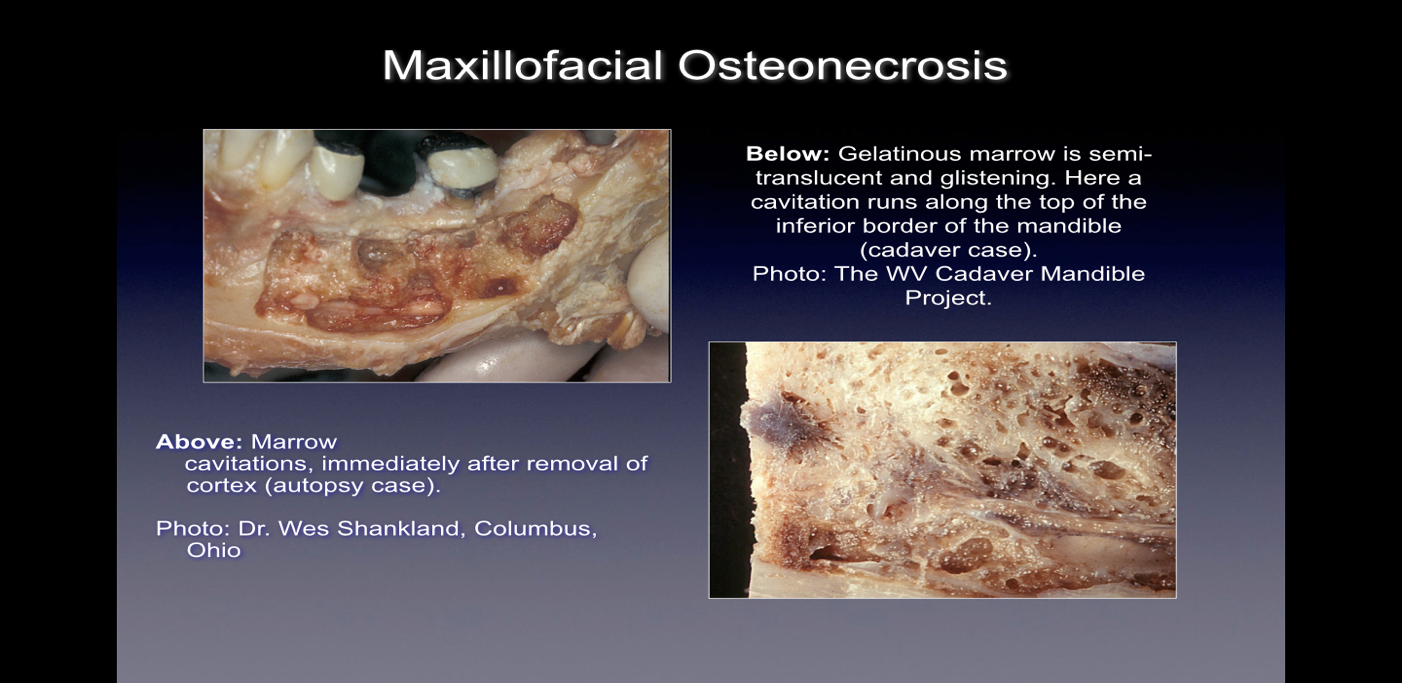
Figure 1 Immagini del CIMDJ prese da un cadavere
Come altri operatori sanitari, i dentisti utilizzano un processo organizzato che utilizza vari metodi e modalità per diagnosticare le lesioni cavitazionali. Questi possono consistere nell'effettuare un esame fisico che comprende l'anamnesi, la valutazione dei sintomi, il prelievo di fluidi corporei per condurre test di laboratorio e il prelievo di campioni di tessuto per la biopsia e per i test microbiologici (ovvero, test per la presenza di agenti patogeni). Spesso vengono utilizzate anche tecnologie di imaging, come la CBCT. Nei pazienti con disturbi complessi che non sempre seguono uno schema o non si adattano all'ordine tipico di un complesso di sintomi, il processo diagnostico può richiedere un'analisi più dettagliata che in un primo momento potrebbe portare solo a una diagnosi differenziale. Di seguito vengono fornite brevi descrizioni di molte di queste modalità diagnostiche.
Tomografia computerizzata a fascio conico (CBCT)
Le tecniche diagnostiche descritte già nel 1979 da Ratner e colleghi, che utilizzano palpazione e pressioni digitali, iniezioni diagnostiche di anestetico locale, considerazione delle storie mediche e localizzazione del dolore irradiato, sono utili nella diagnosi delle cavitazioni dell'osso mascellare. Tuttavia, mentre alcune di queste lesioni causano dolore, gonfiore, arrossamento e persino febbre, altre no. Pertanto, spesso è necessaria una misura più obiettiva, come l’imaging.
Le cavitazioni solitamente non vengono rilevate sulle pellicole radiografiche bidimensionali standard (2-D come periapicali e panoramiche) comunemente utilizzate in odontoiatria. Ratner e colleghi hanno dimostrato che è necessario alterare il 40% o più dell'osso per mostrare i cambiamenti, e ciò è supportato da lavori successivi e illustrato nella Figura 2. Ciò è correlato alla limitazione intrinseca dell'imaging 2D che causa la sovrapposizione delle strutture anatomiche, mascherando le aree di interesse. In caso di difetti o patologie, in particolare nella mandibola, l'effetto di mascheramento dell'osso corticale denso sulle strutture sottostanti può essere significativo. Pertanto, sono necessarie tecniche di imaging tecnologicamente avanzate come la CBCT, le scansioni Tech 99, la risonanza magnetica (MRI) o l'ecografia trans-alveolare (CaviTAU™®).
Tra le varie tecniche di imaging disponibili, la CBCT è lo strumento diagnostico più utilizzato dai dentisti coinvolti nella diagnosi o nel trattamento delle cavitazioni, e quindi quello di cui parleremo in modo approfondito. La pietra angolare della tecnologia CBCT è la sua capacità di visualizzare una lesione di interesse in 3 dimensioni (frontale, sagittale, coronale). La CBCT ha dimostrato di essere un metodo affidabile e accurato per identificare e stimare la dimensione e l'estensione dei difetti intraossei nella mascella con minore distorsione e ingrandimento rispetto alle radiografie 2D.
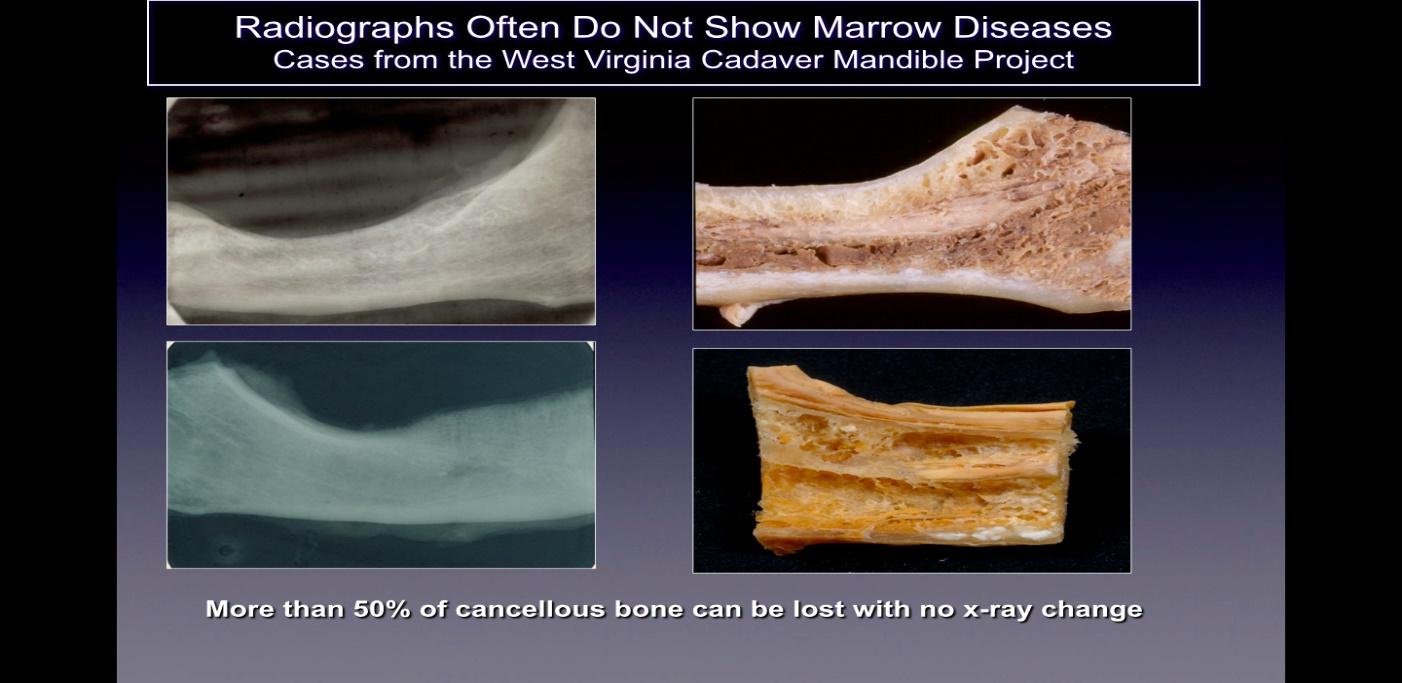
Figure 2 Didascalia: Sul lato sinistro sono mostrate le radiografie 2-D delle ossa mascellari prelevate dai cadaveri che appaiono
salutare. Sul lato destro della figura ci sono fotografie delle stesse mascelle che mostrano un'evidente cavitazione necrotica.
Figura adattata da Bouquot, 2014.
Studi clinici hanno dimostrato che le immagini CBCT aiutano anche a determinare il contenuto di una lesione (riempita di liquido, granulomatosa, solida, ecc.), aiutando possibilmente a distinguere tra lesioni infiammatorie, tumori odontogeni o non odontogeni, cisti e altri tumori benigni o maligni. lesioni.
Il software sviluppato di recente, specificamente integrato con diversi tipi di dispositivi CBCT, utilizza unità Hounsfield (HU) che consentono una valutazione standardizzata della densità ossea. Gli HU rappresentano la densità relativa dei tessuti corporei secondo una scala calibrata di livelli di grigio, basata sui valori di aria (-1000 HU), acqua (0 HU) e densità ossea (+1000 HU). La Figura 3 mostra diverse viste di un'immagine CBCT moderna.
Riassumendo, la CBCT si è rivelata utile nella diagnosi e nel trattamento delle cavitazioni ossee mediante:
- Identificare la dimensione, l'estensione e la posizione tridimensionale di una lesione;
- Identificare la vicinanza di una lesione ad altre strutture anatomiche vitali vicine come
nervo alveolare inferiore, seno mascellare o radici dei denti adiacenti;
- Determinazione dell'approccio terapeutico: chirurgico rispetto a quello non chirurgico; E
- Fornire un'immagine di follow-up per determinare il grado di guarigione e l'eventuale necessità
per ritrattare una lesione.
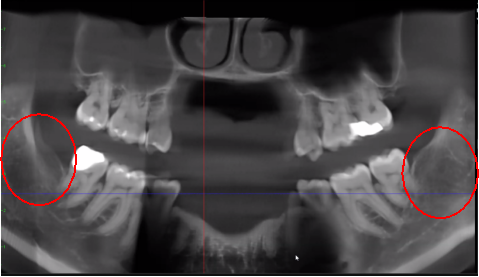
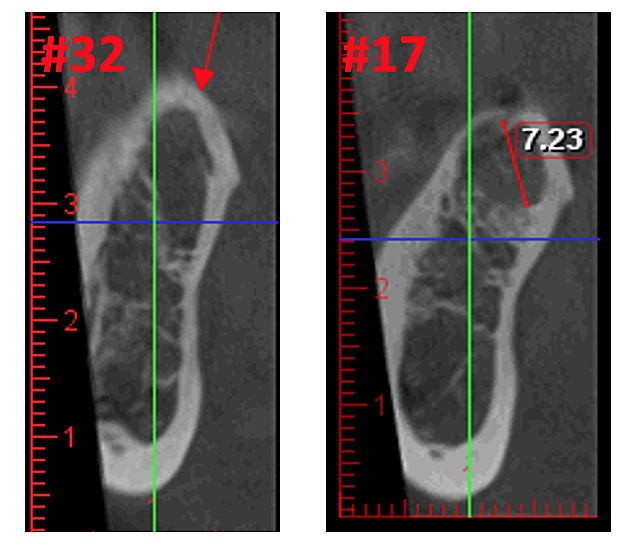
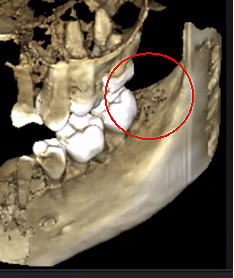
Figure 3 Migliore chiarezza dell'immagine CBCT grazie alla raffinata tecnologia software, che riduce gli artefatti e il "rumore" che gli impianti dentali e i restauri metallici possono causare nell'immagine. Ciò consente al dentista e al paziente di visualizzare più facilmente la lesione. Il pannello superiore è una vista panoramica di una CBCT che mostra la posizione e l'estensione a sinistra (#17) e a destra (#32) delle lesioni cavitazionali in un paziente con osteonecrosi della mascella. Il pannello in basso a sinistra è una vista sagittale di ciascun sito. Il pannello in basso a destra è una rappresentazione 3D del sito n. 17 che mostra la porosità corticale sovrastante la cavitazione midollare. Per gentile concessione del dottor Reese.
Qui menzioniamo anche brevemente un dispositivo a ultrasuoni, il CaviTAU™®, che è stato sviluppato e viene utilizzato in alcune parti d'Europa, specificamente per rilevare aree a bassa densità ossea delle ossa mascellari superiori e inferiori che suggeriscono cavitazioni ossee. Questo dispositivo per ecografia ad ultrasuoni trans-alveolare (TAU-n) è potenzialmente uguale rispetto alla CBCT nel rilevare difetti del midollo osseo mascellare e ha il vantaggio aggiuntivo di esporre il paziente a livelli di radiazioni molto più bassi. Questo dispositivo non è attualmente disponibile negli Stati Uniti, ma è in fase di revisione da parte della Food and Drug Administration statunitense e potrebbe benissimo essere lo strumento diagnostico principale utilizzato in Nord America per il trattamento della CIMJD.
Biomarcatori ed esame istologico
A causa della natura infiammatoria delle cavitazioni della mascella, Lechner e Baehr, nel 2017, hanno studiato la possibile relazione tra citochine selezionate e la malattia. Una citochina di particolare interesse è "regolata in seguito all'attivazione, espressa e secreta dalle cellule T normali" (RANTES). Questa citochina, così come il fattore di crescita dei fibroblasti (FGF)-2, è espressa in quantità maggiori nelle lesioni cavitazionali e nei pazienti con CIMDJ. La Figura 4, fornita dal Dr. Lechner, confronta i livelli di RANTES nei pazienti con cavitazione (barra rossa, a sinistra) con i livelli nei controlli sani (barra blu), mostrando livelli che sono più di 25 volte maggiori in quelli affetti dalla malattia. Lechner et al utilizzano due approcci per misurare i livelli di citochine. Uno è misurare i livelli di citochine a livello sistemico nel sangue (Laboratorio di soluzioni diagnostiche, Stati Uniti.). Un secondo metodo consiste nel prelevare una biopsia direttamente dal sito malato quando vi si accede per essere valutato da un patologo orale. Sfortunatamente, in questo momento il campionamento localizzato dei tessuti richiede un’elaborazione e un trasporto complessi che devono ancora essere realizzati in strutture non di ricerca, ma ha fornito correlazioni approfondite.
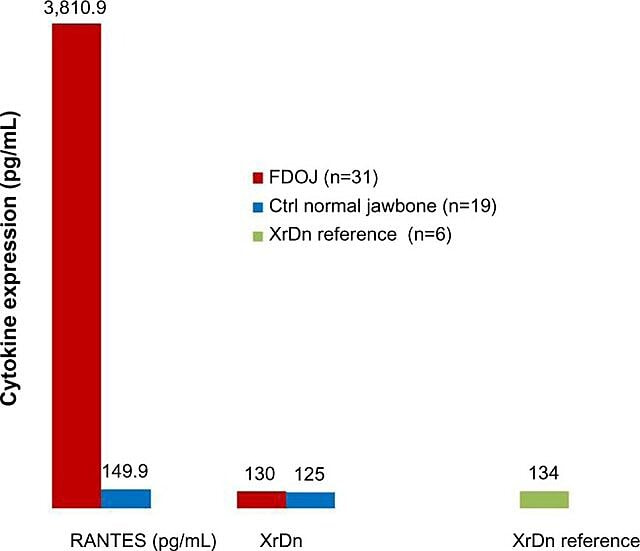
Figure 4 Distribuzione di RANTES in 31 casi FDOJ e 19 campioni di mascella normale rispetto a un riferimento di densità dei raggi X per entrambi i gruppi nelle aree corrispondenti. Abbreviazioni: RANTES, regolato all'attivazione, ligando 5 della chemochina espressa e secreta dalle cellule T normali (motivo CC); XrDn, densità dei raggi X; FDOJ, osteonecrosi grassa degenerativa della mandibola; n, numero; CTRL, controllo. Figura fornita dal Dr. Lechner. Numero di licenza: CC BY-NC 3.0
Considerazioni in evoluzione per scopi diagnostici
La presenza di cavitazioni della mandibola è stata ben accertata clinicamente. Tuttavia, diagnosi chiare e parametri di trattamento delle migliori pratiche necessitano di ulteriori ricerche. Tenendo questo a mente è necessario menzionare brevemente alcune tecniche intriganti e potenzialmente preziose che vengono utilizzate da alcuni professionisti.
È riconosciuto che ulteriori valutazioni fisiologiche costituirebbero un prezioso strumento diagnostico e di screening. Uno di questi strumenti utilizzato da alcuni professionisti è l'imaging termografico. L'attività infiammatoria generalizzata può essere osservata misurando i differenziali di calore sulla superficie della testa e del collo. La termografia è sicura, rapida e può avere valore diagnostico simile a quello della CBCT. Uno svantaggio significativo è che manca di definizione, rendendo difficile discernere il margine o l’estensione di una lesione.
Valutazione dei meridiani di agopuntura
Alcuni professionisti esaminano il profilo energetico di una lesione utilizzando la valutazione del meridiano di agopuntura (AMA) per determinarne l'effetto sul meridiano energetico corrispondente. Questo tipo di valutazione si basa sull'Elettroagopuntura Secondo Voll (EAV). Questa tecnica, che si basa sugli antichi principi della medicina cinese e dell'agopuntura, è stata sviluppata e viene insegnata negli Stati Uniti. L'agopuntura è stata utilizzata per alleviare il dolore e promuovere la guarigione. Si basa sull'equilibrio del flusso energetico (cioè la Chi) attraverso specifici percorsi energetici nel corpo. Questi percorsi, o meridiani, collegano tra loro organi, tessuti, muscoli e ossa specifici. L'agopuntura utilizza punti molto specifici su un meridiano per influenzare la salute e la vitalità di tutti gli elementi del corpo su quel meridiano. Questa tecnica è stata utilizzata per rivelare la malattia della mascella che, una volta risolta, tratta anche malattie apparentemente non correlate, come l'artrite o la sindrome da stanchezza cronica. Questa tecnica si presta a ulteriori indagini (vale a dire, i risultati devono essere documentati e i dati longitudinali acquisiti e diffusi).
Esistono molti fattori individuali che aumentano il rischio di sviluppo di cavitazioni ossee, ma solitamente il rischio è multifattoriale. I rischi per l’individuo possono essere sia influenze esterne, come fattori ambientali, sia influenze interne, come una scarsa funzione immunitaria. Le tabelle 2 e 3 elencano i fattori di rischio esterni ed interni.


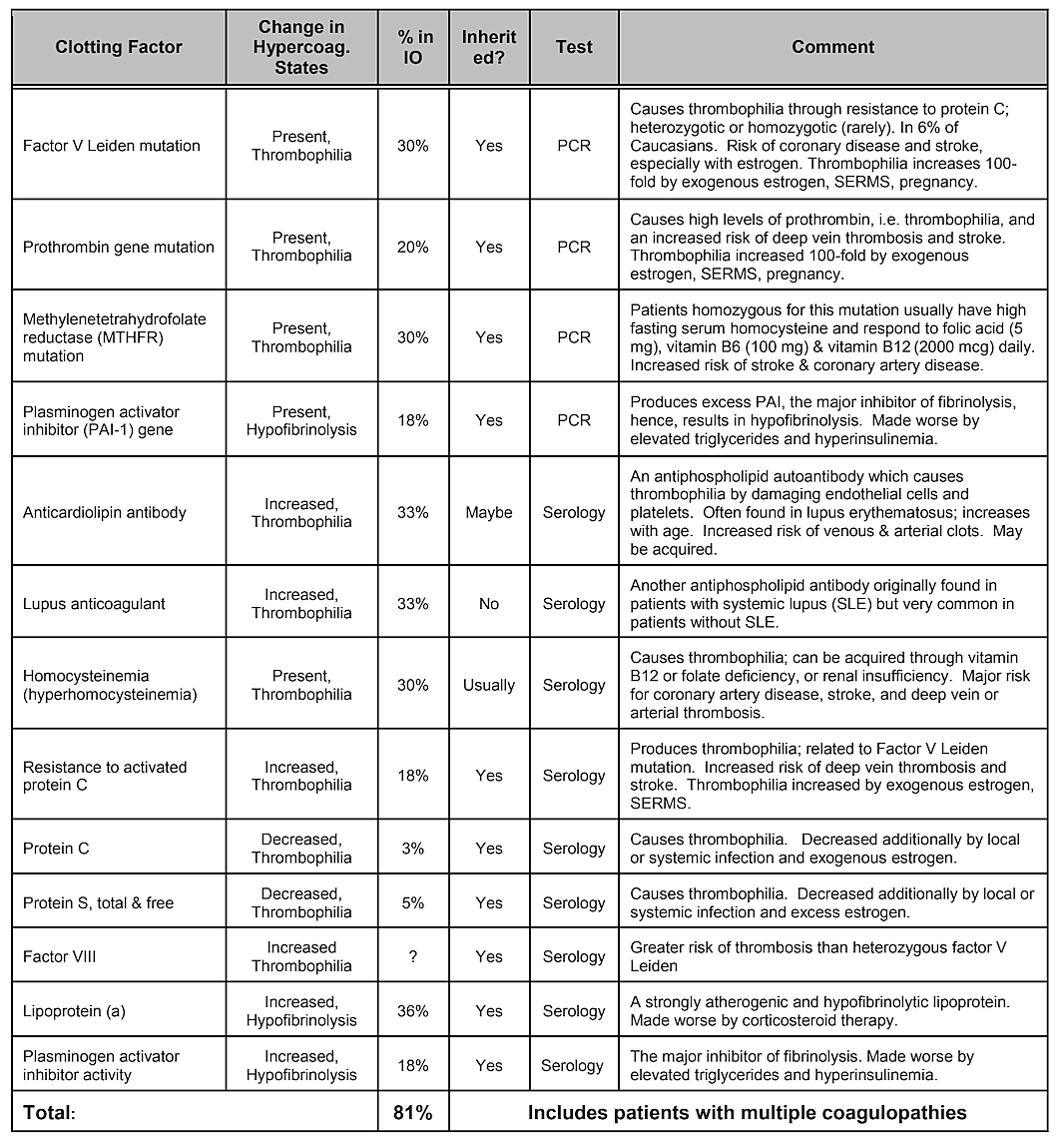
Si noti che la Tabella 2, Fattori di rischio interni, non include la predisposizione genetica. Anche se si pensa che le varianze genetiche abbiano un ruolo, non è stato dimostrato che alcuna variazione di un singolo gene o nemmeno una combinazione di geni sia identificata come fattore di rischio, tuttavia sono probabili le influenze genetiche . Una revisione sistematica della letteratura condotta nel 2019 ha mostrato che sono stati identificati numerosi polimorfismi a singolo nucleotide, ma non vi è alcuna replica tra gli studi. Gli autori hanno concluso che, data la diversità dei geni che hanno mostrato associazioni positive con la cavitazione e la mancanza di riproducibilità degli studi, il ruolo svolto dalle cause genetiche sembrerebbe moderato ed eterogeneo. Tuttavia, potrebbe essere necessario prendere di mira popolazioni specifiche per identificare le differenze genetiche. Infatti, come è stato dimostrato, uno dei meccanismi fisiopatologici più comuni e basilari del danno osseo ischemico è l'eccesso di coagulazione derivante da stati di ipercoagulazione, che di solito hanno basi genetiche, come descritto da Bouquot e Lamarche (1999). La tabella 4 fornita dal Dr. Bouquot elenca gli stati patologici che comportano l'ipercoagulazione e i successivi 3 paragrafi forniscono una panoramica di alcune delle scoperte del Dr. Bouquot che ha presentato nel suo ruolo di Direttore della ricerca presso il Centro maxillo-facciale per l'educazione e la ricerca.
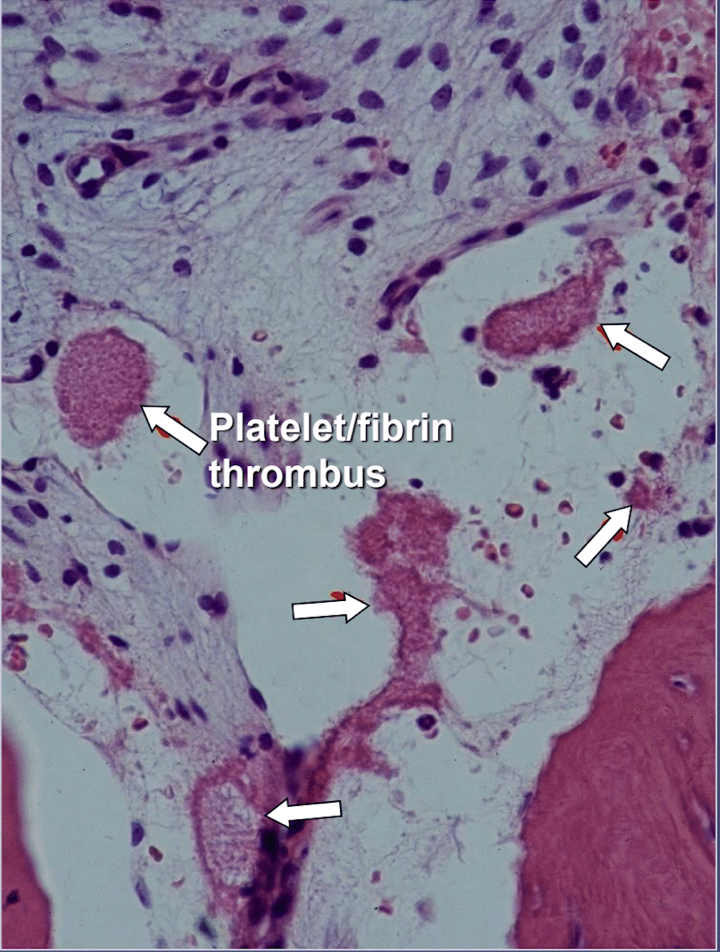
Nelle cavitazioni dell'osso mascellare vi è una chiara evidenza di osteonecrosi ischemica, che è una malattia del midollo osseo in cui l'osso diventa necrotico a causa della privazione di ossigeno e nutrienti. Come accennato, molti fattori possono interagire per produrre cavitazioni e fino all'80% dei pazienti ha un problema, solitamente ereditario, di eccessiva produzione di coaguli di sangue nei vasi sanguigni. Questa malattia normalmente non viene rivelata durante gli esami del sangue di routine. L'osso è particolarmente suscettibile a questo problema di ipercoagulazione e sviluppa vasi sanguigni molto dilatati; aumento delle pressioni interne, spesso dolorose; ristagno di sangue; e perfino infarti. Questo problema di ipercoagulazione potrebbe essere suggerito da una storia familiare di ictus e infarti in età precoce (meno di 55 anni), sostituzione dell'anca o "artrite" (soprattutto in tenera età), osteonecrosi (soprattutto in tenera età), profonda trombosi venosa, embolia polmonare (coaguli di sangue nei polmoni), trombosi venosa retinica (coaguli nella retina dell'occhio) e aborti ricorrenti. Le mascelle presentano 2 problemi specifici con questa malattia: 1) una volta danneggiato, l'osso malato è scarsamente in grado di sopportare infezioni di basso grado da batteri di denti e gengive; e 2) l'osso potrebbe non riprendersi dalla diminuzione del flusso sanguigno indotto dagli anestetici locali utilizzati dai dentisti durante il lavoro dentale. La Figura 5 fornisce una vista microscopica di un trombo intravascolare.
Tabella 4 Stati patologici che comportano ipercoagulazione. Quattro pazienti su cinque con cavitazione mandibolare presentano uno di questi fenomeni di coagulazione
problemi legati ai fattori.
Indipendentemente dalla causa sottostante dell’ipercoagulazione, l’osso sviluppa un midollo fibroso (le fibre possono vivere in aree carenti di nutrienti), un midollo grasso e grasso morto (“marciume umido”), un midollo molto secco, a volte coriaceo (“marciume secco” ), o uno spazio midollare completamente cavo (“cavitazione”).
Qualsiasi osso può essere colpito, ma il più delle volte sono coinvolte anche, ginocchia e mascelle. Il dolore è spesso grave ma circa 1/3rd dei pazienti non avverte dolore. Il corpo ha difficoltà a guarire da questa malattia e 2/3rds dei casi richiede la rimozione chirurgica del midollo danneggiato, solitamente mediante raschiamento con curette. L’intervento eliminerà il problema (e il dolore) in quasi 3/4THS dei pazienti con coinvolgimento della mandibola, anche se sono necessari interventi chirurgici ripetuti, solitamente più piccoli del primo, nel 40% dei pazienti, a volte in altre parti della mandibola, perché la malattia presenta così frequentemente lesioni "skip" (cioè più siti nella mascella). ossa uguali o simili), con midollo normale in mezzo. Più della metà dei pazienti affetti dall'anca alla fine contrarranno la malattia nell'anca opposta. Più di 1/3rd dei pazienti con osso mascellare contrarranno la malattia in altri quadranti della mascella. Recentemente è stato riscontrato che il 40% dei pazienti con osteonecrosi dell'anca o della mandibola risponde alla terapia anticoagulante con eparina a basso peso molecolare (Lovenox) o Coumadin con risoluzione del dolore e guarigione ossea.
Figure 5 Vista microscopica dei trombi intravascolari
Se si cerca un approccio non farmaceutico per ridurre il rischio di ipercoagulazione si può considerare l'uso di enzimi supplementari come la nattochinasi o la più potente lumbrochinasi, entrambe con proprietà fibrinolitiche e anticoagulanti. Inoltre, stati di carenza di rame, associati a disfunzione della coagulazione, dovrebbero essere esclusi a causa dell’aumento del rischio di ipercoagulazione osservato nei pazienti con cavitazione dell’osso mascellare.
IMPLICAZIONI SISTEMICHE E CLINICHE
La presenza di cavitazioni mascellari e la patologia associata comprendono alcuni sintomi specifici ma spesso includono anche alcuni sintomi sistemici non specifici. Pertanto, la diagnosi e il trattamento dovrebbero essere affrontati con un’attenta considerazione da parte del team di assistenza. La scoperta più singolare e rivoluzionaria emersa dopo il documento di sintesi della IAOMT 2014 è la risoluzione di condizioni infiammatorie croniche apparentemente non correlate in seguito al trattamento di cavitazione. Sia che le malattie sistemiche siano di natura autoimmune o che le infiammazioni si verifichino in altro modo, sono stati segnalati miglioramenti significativi, incluso il miglioramento del cancro. Il complesso dei sintomi associati a queste lesioni è altamente individualizzato e quindi non generalizzabile o facilmente riconoscibile. Pertanto, la IAOMT è dell'idea che quando a un paziente viene diagnosticata una cavitazione mandibolare con o senza dolore localizzato associato, e presenta anche altre malattie sistemiche precedentemente non attribuite a cavitazioni mandibolari, il paziente necessita di un'ulteriore valutazione per determinare se la malattia è associata a , o è una conseguenza della malattia. La IAOMT ha intervistato i suoi membri per saperne di più su quali sintomi/malattie sistemiche si risolvono dopo la chirurgia cavitazionale. I risultati sono presentati nell’Appendice I.
La presenza di citochine generate in lesioni necrotiche scarsamente vascolarizzate delle cavitazioni della mascella sembra funzionare come un focus di citochine infiammatorie che mantengono attive e/o croniche altre aree di infiammazione. Il sollievo o almeno il miglioramento del dolore localizzato alla mandibola dopo il trattamento è auspicabile e previsto, ma questa teoria focale dell'infiammazione, che sarà discussa in dettaglio di seguito, può spiegare perché così tante malattie apparentemente "non correlate" che hanno collegamenti con condizioni infiammatorie croniche vengono ridotti anche con il trattamento di cavitazione.
A sostegno delle conclusioni tratte nel documento di sintesi della IAOMT del 2014 che collega la cavitazione della mandibola e le malattie sistemiche, ricerche e studi clinici più recentemente pubblicati da Lechner, von Baehr e altri, mostrano che le lesioni da cavitazione della mandibola contengono uno specifico profilo di citochine non osservato in altre patologie ossee. . Se confrontate con campioni di ossa mascellari sane, le patologie da cavitazione mostrano continuamente una forte sovraregolazione del fattore di crescita dei fibroblasti (FGF-2), dell'antagonista del recettore dell'interleuchina 1 (Il-1ra) e, di particolare importanza, RANTES . RANTES, nota anche come CCL5 (motivo cc Ligand 5) è stata descritta come una citochina chemiotattica con una forte azione proinfiammatoria. È stato dimostrato che queste chemochine interferiscono in diverse fasi della risposta immunitaria e sono sostanzialmente coinvolte in varie condizioni patologiche e infezioni. Gli studi hanno dimostrato che RANTES è implicato in molte malattie sistemiche come l'artrite, la sindrome da stanchezza cronica, la dermatite atopica, la nefrite, la colite, l'alopecia, i disturbi della tiroide e la promozione della sclerosi multipla e del morbo di Parkinson. Inoltre, è stato dimostrato che RANTES provoca un’accelerazione della crescita del tumore.
Anche i fattori di crescita dei fibroblasti sono stati implicati nella cavitazione delle ossa mascellari. I fattori di crescita dei fibroblasti, FGF-2, e i loro recettori associati, sono responsabili di molte funzioni cruciali, tra cui la proliferazione cellulare, la sopravvivenza e la migrazione. Sono anche suscettibili di essere dirottati dalle cellule tumorali e di svolgere un ruolo oncogenico in molti tumori. Ad esempio, l’FGF-2 promuove la progressione del tumore e del cancro nella prostata. Inoltre, i livelli di FGF-2 hanno mostrato una correlazione diretta con la progressione, le metastasi e la prognosi di sopravvivenza sfavorevole nei pazienti affetti da cancro del colon-retto. Rispetto ai controlli sani, i pazienti con carcinoma gastrico hanno livelli significativamente più alti di FGF-2 nel siero. Questi messaggeri infiammatori sono stati implicati in molte malattie gravi, siano esse di natura infiammatoria o cancerosa. A differenza di RANTES/CCL5 e FGF-2, IL1-ra ha dimostrato di agire come un forte mediatore antinfiammatorio, contribuendo alla mancanza di segni infiammatori comuni in alcune lesioni da cavitazione.
I livelli eccessivi di RANTES e FGF-2 nelle lesioni da cavitazione sono stati confrontati e collegati ai livelli osservati in altre malattie sistemiche come la sclerosi laterale amiotrofica, la sclerosi multipla (SM), l'artrite reumatoide e il cancro al seno. Infatti, i livelli di questi messaggeri rilevati nelle cavitazioni della mascella sono più alti che nel siero e nel liquido cerebrospinale dei pazienti con SLA e SM. La ricerca attuale di Lechner e von Baehr ha dimostrato un aumento di 26 volte del RANTES nelle lesioni osteonecrotiche della mascella dei pazienti con cancro al seno. Lechner e colleghi suggeriscono che il RANTES derivato dalla cavitazione potrebbe fungere da acceleratore dello sviluppo e della progressione del cancro al seno.
Come accennato in precedenza, esistono numerosi casi di cavitazione asintomatica della mascella. In questi casi, le citochine pro-infiammatorie acute come TNF-alfa e IL-6 NON sono osservate in numero maggiore nei risultati patoistologici dei campioni di cavitazione. In questi pazienti, l'assenza di queste citochine proinfiammatorie è associata ad alti livelli di una citochina antinfiammatoria antagonista del recettore dell'interleuchina 1 (Il-1ra). La conclusione ragionevole è che l’infiammazione acuta associata alla cavitazione della mascella è sotto il controllo di alti livelli di RANTES/FGF-2. Di conseguenza, per fare una diagnosi, Lechner e von Baehr suggeriscono di de-enfatizzare l’attenzione sulla presenza di infiammazione e di considerare la via di segnalazione, principalmente attraverso la sovraespressione di RANTES/FGF-2. Gli alti livelli di RANTES/FGF-2 nei pazienti affetti da cavitazione indicano che queste lesioni potrebbero causare vie di segnalazione patogena simili e che si rinforzano reciprocamente verso altri organi. Il sistema immunitario si attiva in risposta a segnali di pericolo, che evocano vari percorsi molecolari innati che culminano nella produzione di citochine infiammatorie e nella possibile attivazione del sistema immunitario adattivo. Ciò supporta l'idea e la teoria secondo cui le cavitazioni dell'osso mascellare possono fungere da causa fondamentale di malattie infiammatorie croniche attraverso la produzione di RANTES/FGF-2 e spiega ulteriormente perché i sintomi acuti dell'infiammazione non sono sempre visti o avvertiti dal paziente nelle lesioni dell'osso mascellare. loro stessi. Pertanto, le cavitazioni dell’osso mascellare e questi messaggeri implicati rappresentano un aspetto integrativo della malattia infiammatoria e fungono da potenziale eziologia della malattia. La rimozione delle cavitazioni può essere la chiave per invertire le malattie infiammatorie. Ciò è supportato dall’osservazione di una riduzione dei livelli sierici di RANTES dopo l’intervento chirurgico in 5 pazienti con cancro al seno (vedere Tabella 5). Ulteriori ricerche e test sui livelli di RANTES/CCL5 potrebbero fornire informazioni su questa relazione. Le osservazioni incoraggianti sono i miglioramenti nella qualità della vita realizzati da molti pazienti affetti da cavitazione della mandibola, sia che si tratti di sollievo nel sito dell’intervento o di diminuzione dell’infiammazione cronica o della malattia altrove.
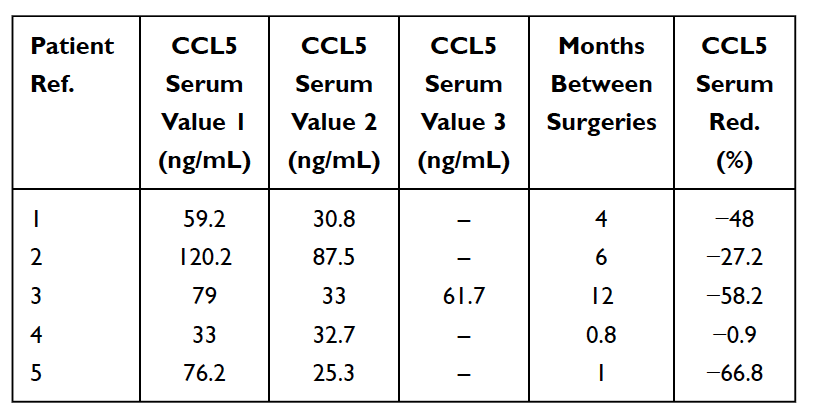
Tabella 5
Riduzione (rosso.) di RANTES/CCL5 nel siero in 5 pazienti con cancro al seno sottoposti a intervento chirurgico per osteonecrosi grassa-degenerativa della mascella (FDOJ). Tabella adattata da
Lechner et al, 2021. Jawbone Cavitation Expressed RANTES/CCL5: Casi di studio che collegano l'infiammazione silenziosa nell'osso mascellare con l'epistemologia del cancro al seno. Cancro al seno: obiettivi e terapia.
A causa della scarsità della letteratura sul trattamento delle lesioni cavitazionali, la IAOMT ha effettuato un sondaggio tra i suoi membri per raccogliere informazioni su quali tendenze e trattamenti si stanno sviluppando verso uno "standard di cura". I risultati dell’indagine sono discussi brevemente nell’Appendice II.
Una volta determinata la posizione e la dimensione delle lesioni, sono necessarie le modalità di trattamento. La IAOMT ritiene che sia generalmente inaccettabile lasciare “ossa morte” nel corpo umano. Ciò si basa su dati che suggeriscono che le cavitazioni della mascella possono essere i focolai di citochine ed endotossine sistemiche per iniziare il processo di deterioramento della salute generale di un paziente.
In circostanze ideali dovrebbe essere eseguita una biopsia per confermare la diagnosi di qualsiasi patologia dell’osso mascellare ed escludere altri stati patologici. Quindi è necessario un trattamento per rimuovere o eliminare la patologia coinvolta e stimolare la ricrescita dell'osso normale e vitale. Al momento, nella letteratura peer-reviewed, la terapia chirurgica consistente nell’asportazione dell’osso non vitale interessato sembra essere il trattamento preferito per le cavitazioni dell’osso mascellare. Il trattamento prevede l'uso di anestetici locali, il che porta ad un'importante considerazione. In precedenza si pensava che gli anestetici contenenti epinefrina, che hanno note proprietà vasocostrittrici, dovessero essere evitati nei pazienti che potrebbero già avere un flusso sanguigno compromesso associato al loro stato patologico. Tuttavia, in una serie di studi molecolari, la differenziazione osteoblastica è aumentata con l’uso dell’adrenalina. Pertanto, il medico deve determinare caso per caso se utilizzare l'adrenalina e, in tal caso, la quantità da utilizzare per ottenere i migliori risultati.
Dopo una decorticazione chirurgica e un accurato curettage della lesione e un'irrigazione con soluzione salina normale sterile, la guarigione viene migliorata mediante il posizionamento di innesti di fibrina ricca di piastrine (PRF) nel vuoto osseo. L'uso di concentrati di fibrina ricchi di piastrine negli interventi chirurgici non è vantaggioso solo dal punto di vista della coagulazione, ma anche dal punto di vista del rilascio di fattori di crescita per un periodo fino a quattordici giorni dopo l'intervento. Prima dell’uso degli innesti PRF e di altre terapie aggiuntive, la recidiva della lesione osteonecrotica della mascella dopo l’intervento chirurgico si verificava in circa il 40% dei casi.
Un esame dei fattori di rischio esterni delineati nella Tabella 2 suggerisce fortemente che gli esiti sfavorevoli possono essere evitati con una tecnica chirurgica appropriata e l’interazione medico/paziente, soprattutto nelle popolazioni suscettibili. È consigliabile prendere in considerazione l’adozione di tecniche atraumatiche, minimizzando o prevenendo le malattie parodontali e altre malattie dentali e scegliendo un armamentario che consentirà i migliori risultati di guarigione. Fornire istruzioni dettagliate pre e postoperatorie al paziente, compresi i rischi associati al fumo di sigarette, può aiutare a ridurre al minimo gli esiti negativi.
Tenendo presente l'ampio elenco di potenziali fattori di rischio elencati nelle Tabelle 2 e 3, si raccomanda di consultare il team di assistenza estesa del paziente per accertare adeguatamente eventuali possibili fattori di rischio nascosti che potrebbero contribuire allo sviluppo di cavitazioni ossee. Ad esempio, una considerazione importante quando si tratta la cavitazione della mandibola è se l'individuo sta assumendo antidepressivi, in particolare inibitori selettivi della ricaptazione della serotonina (SSRI). Gli SSRI sono stati associati ad una ridotta densità di massa ossea e ad un aumento dei tassi di frattura. L'SSRI Fluoxetina (Prozac) inibisce direttamente la differenziazione e la mineralizzazione degli osteoblasti. Almeno due studi indipendenti che hanno esaminato gli utilizzatori di SSRI rispetto ai controlli hanno dimostrato che l'uso di SRRI è associato a peggiori indici morfometrici panoramici.
Il precondizionamento può anche contribuire al successo del trattamento. Ciò comporta la creazione di un ambiente tissutale favorevole alla guarigione fornendo al corpo livelli adeguati di nutrienti appropriati che migliorano il terreno biologico ottimizzando l’omeostasi nel corpo. Le tattiche di precondizionamento non sono sempre possibili o accettabili per il paziente, ma sono più importanti per quei pazienti che hanno predisposizioni note, come quelli con predisposizione genetica, disturbi di guarigione o salute compromessa. In questi casi, è fondamentale che questa ottimizzazione avvenga per ridurre al minimo i livelli di stress ossidativo, che non solo può stimolare il processo patologico ma può interferire con la guarigione desiderata.
Idealmente, la riduzione di qualsiasi carico tossico sul corpo come fluoro e/o mercurio dalle otturazioni in amalgama dentale dovrebbe essere completata prima del trattamento delle cavitazioni dell’osso mascellare. Il mercurio può spostare il ferro nella catena di trasporto degli elettroni dei mitocondri. Ciò si traduce in un eccesso di ferro libero (ferro ferroso o Fe++), che produce specie reattive dell'ossigeno (ROS) dannose note anche come radicali liberi, che causano stress ossidativo. L'eccesso di ferro nel tessuto osseo inibisce anche il corretto funzionamento degli osteoblasti, il che ovviamente avrà un effetto negativo quando si cerca di guarire un disturbo osseo.
Anche altre carenze dovrebbero essere affrontate prima del trattamento. Quando c’è una carenza di rame, magnesio e retinolo biodisponibili, il metabolismo e il riciclaggio del ferro diventano disregolati nel corpo, il che contribuisce a un eccesso di ferro libero nei posti sbagliati, portando a uno stress ossidativo ancora maggiore e al rischio di malattie. Più specificamente, molti enzimi nel corpo (come la ceruloplasmina) diventano inattivi quando ci sono livelli insufficienti di rame, magnesio e retinolo biodisponibili, il che perpetua quindi la disregolazione sistemica del ferro e il conseguente aumento dello stress ossidativo e del rischio di malattie.
Strategie di trattamento alternative
Dovrebbero essere valutate anche tecniche alternative utilizzate come terapie primarie o di supporto. Questi includono l'omeopatia, la stimolazione elettrica, la terapia della luce come la fotobiomodulazione e il laser, ossigeno/ozono di grado medico, ossigeno iperbarico, modalità anticoagulanti, rimedi Sanum, nutrizione e nutraceutici, sauna a infrarossi, ozonoterapia per via endovenosa, trattamenti energetici e altri. Al momento, non sono stati condotti studi scientifici che confermino che queste forme alternative di trattamento siano praticabili o inefficaci. Dovrebbero essere stabiliti standard di cura per garantire una corretta guarigione e disintossicazione. Le tecniche per valutare il successo dovrebbero essere testate e standardizzate. Protocolli o procedure per aiutare a determinare quando il trattamento è appropriato e quando non lo è dovrebbero essere sottoposti a valutazione.
La ricerca ha dimostrato che la presenza di cavitazioni nella mandibola è un processo patologico insidioso associato alla riduzione del flusso sanguigno. Il flusso sanguigno midollare compromesso porta a una vascolarizzazione scarsamente mineralizzata e inadeguata nelle aree della mascella che possono essere infettate da agenti patogeni, aumentando la morte cellulare. Il flusso sanguigno lento all’interno delle lesioni cavitazionali mette a dura prova il rilascio di antibiotici, sostanze nutritive e messaggeri immunitari. L’ambiente ischemico può anche ospitare e promuovere mediatori dell’infiammazione cronica che possono avere effetti ancora più deleteri sulla salute sistemica. La predisposizione genetica, la ridotta funzione immunitaria, gli effetti di alcuni farmaci, traumi e infezioni e altri fattori come il fumo possono istigare o accelerare lo sviluppo della cavitazione della mascella.
Insieme all'eminente patologo dell'osso mascellare, il dottor Jerry Bouquot, la IAOMT sta presentando e promuovendo un'identificazione istologicamente e patologicamente corretta delle lesioni cavitazionali dell'osso mascellare come malattia midollare ischemica cronica dell'osso mascellare, CIMDJ. Sebbene molti nomi, acronimi e termini siano stati storicamente e siano attualmente utilizzati per denotare questa malattia, la IAOMT è convinta che questo sia il termine più appropriato per descrivere la condizione patologica e microistologica comunemente riscontrata nella cavitazione dell'osso mascellare.
Sebbene la maggior parte delle lesioni cavitazionali della mandibola siano difficili da diagnosticare con le radiografie di routine e la maggior parte non siano dolorose, non si dovrebbe mai presumere che il processo patologico non esista. Esistono molti processi patologici difficili da diagnosticare e molti che non sono dolorosi. Se utilizzassimo il dolore come indicatore del trattamento, la malattia parodontale, il diabete e la maggior parte dei tumori non verrebbero curati. Il dentista di oggi dispone di un ampio spettro di modalità per trattare con successo la cavitazione della mascella e l'incapacità di riconoscere la malattia e di raccomandare il trattamento non è meno grave dell'incapacità di diagnosticare e trattare la malattia parodontale. Per la salute e il benessere dei nostri pazienti, un cambiamento di paradigma è fondamentale per tutti gli operatori sanitari, compresi i dentisti e i medici, per 1) riconoscere la prevalenza delle cavitazioni mascellari e 2) riconoscere il legame tra cavitazioni mascellari e malattie sistemiche.
RISULTATI INDAGINE IAOMT 2 (2023)
Come discusso brevemente nel documento, le condizioni non correlate spesso regrediscono dopo l'intervento di cavitazione. Per saperne di più su quali tipi di condizioni si risolvono e come avviene la remissione prossimale in relazione all'intervento chirurgico, è stato inviato un secondo sondaggio ai membri della IAOMT. Per l'indagine è stato compilato un elenco di sintomi e condizioni che i membri di questo comitato hanno osservato migliorare dopo l'intervento chirurgico. Agli intervistati è stato chiesto se avevano osservato una qualsiasi di queste condizioni in remissione dopo l'intervento chirurgico e, in caso affermativo, in quale misura. È stato inoltre chiesto se i sintomi si fossero risolti rapidamente o se i miglioramenti avessero richiesto più di due mesi. Inoltre, agli intervistati è stato chiesto se in genere eseguivano l'intervento chirurgico su singoli siti, su più siti unilaterali o su tutti i siti in un unico intervento chirurgico. I risultati dell'indagine sono presentati nelle figure seguenti. I dati sono preliminari, dato che il numero degli intervistati era piccolo (33) e che mancano alcuni dati.
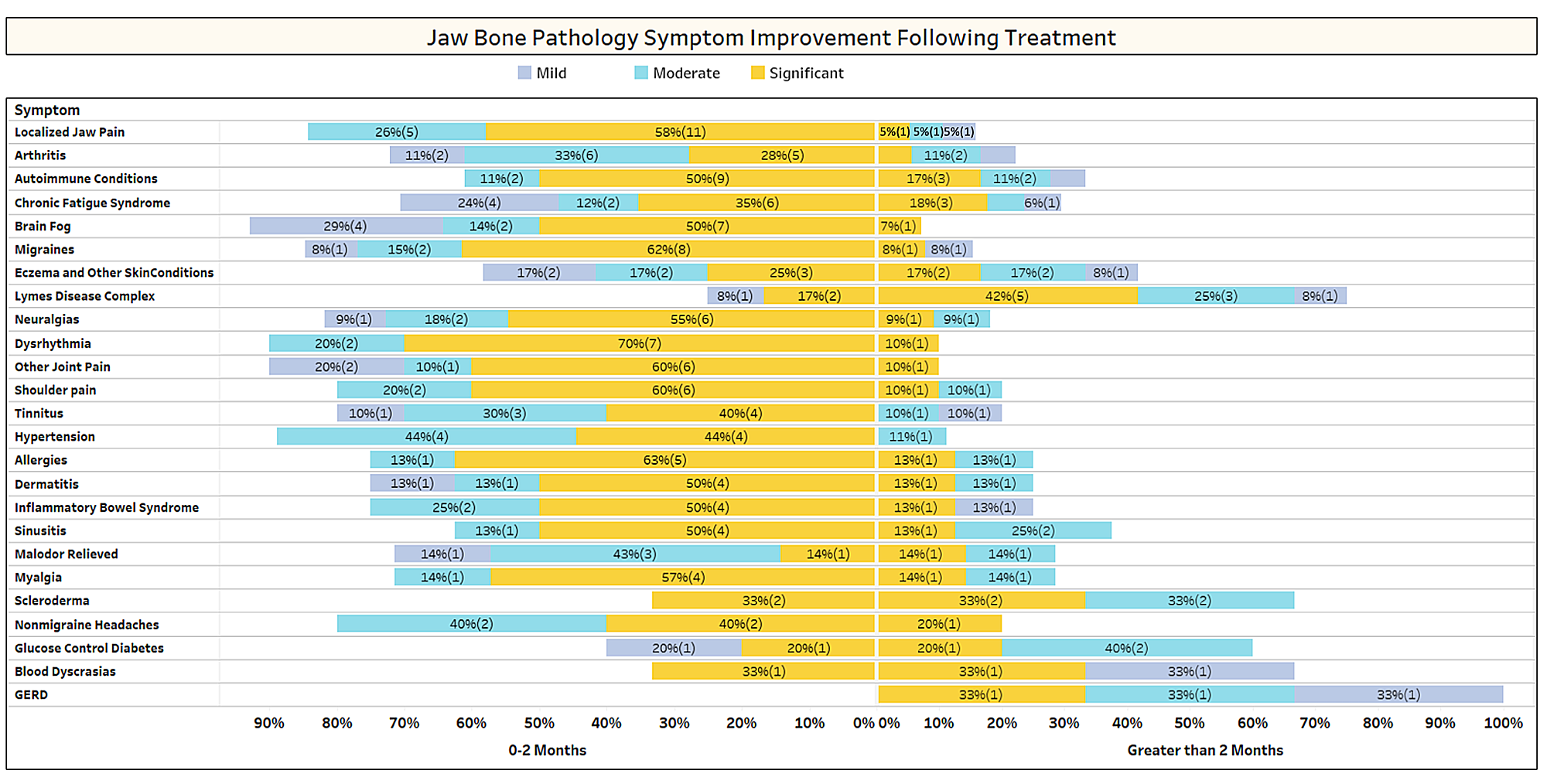
Appendice I Fig 1 Gli intervistati hanno valutato il livello di miglioramento (lieve, moderato o significativo) e hanno notato se il miglioramento si è verificato rapidamente (0-2 mesi) o ha richiesto più tempo (> 2 mesi). Le condizioni/sintomi sono elencati nell'ordine in cui sono più segnalati. Si noti che la maggior parte delle condizioni/sintomi si risolvono in meno di due mesi (lato sinistro della linea mediana).
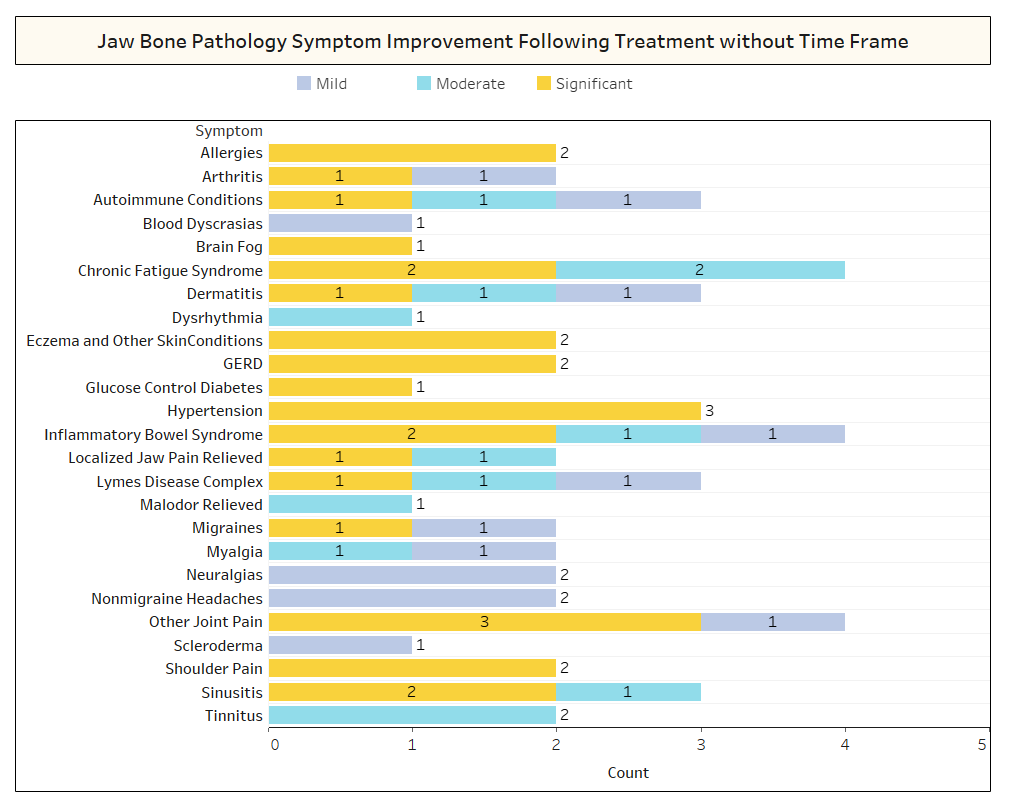
Appendice I Fig 2 Come mostrato sopra, in molti casi, gli intervistati non hanno notato i tempi di recupero per i miglioramenti osservati.
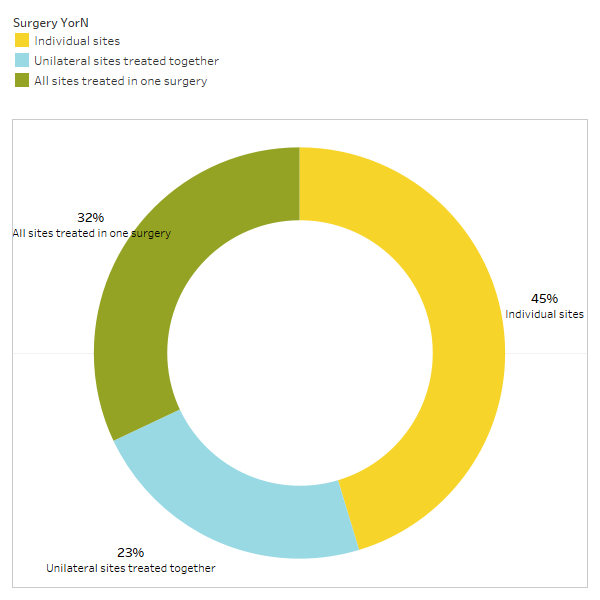
Appendice I Fig 3 Gli intervistati hanno risposto alla domanda: “Di solito consigli/esegui le tue prestazioni
un intervento chirurgico per singoli siti, siti unilaterali trattati insieme o tutti i siti trattati in un unico intervento chirurgico?
RISULTATI INDAGINE IAOMT 1 (2021)
A causa della scarsità di letteratura e di revisioni di casi clinici relativi al trattamento delle lesioni cavitazionali, la IAOMT ha intervistato i suoi membri per raccogliere informazioni su quali tendenze e trattamenti si stanno sviluppando verso uno "standard di cura". Il sondaggio completo è disponibile sul sito web IAOMT (si noti che non tutti i professionisti hanno risposto a tutte le domande del sondaggio).
Per riassumere brevemente, la maggior parte dei 79 intervistati offre un trattamento chirurgico, che prevede la riflessione dei tessuti molli, l'accesso chirurgico al sito di cavitazione e vari metodi di "pulizia" fisica e disinfezione del sito interessato. Un'ampia gamma di farmaci, nutraceutici e/o prodotti sanguigni viene utilizzata per favorire la guarigione della lesione prima di chiudere l'incisione dei tessuti molli.
Le frese rotanti vengono spesso utilizzate per aprire o accedere alla lesione ossea. La maggior parte dei medici utilizza uno strumento manuale per curettare o raschiare l'osso malato (68%), ma vengono utilizzate anche altre tecniche e strumenti, come una fresa rotante (40%), uno strumento piezoelettrico (ultrasonico) (35%) o un Laser ER:YAG (36%), che è una frequenza laser utilizzata per lo streaming fotoacustico.
Una volta che il sito è stato ripulito, sbrigliato e/o curettato, la maggior parte degli intervistati utilizza acqua/gas ozono per disinfettare e favorire la guarigione. L'86% degli intervistati utilizza PRF (fibrina ricca di piastrine), PRP (plasma ricco di piastrine) oppure PRF o PRP ozonizzato. Una tecnica di disinfezione promettente riportata in letteratura e all'interno di questo sondaggio (42%) è l'uso intraoperatorio di Er:YAG. Il 32% degli intervistati non utilizza alcun tipo di innesto osseo per riempire il sito di cavitazione.
La maggior parte degli intervistati (59%) in genere non esegue la biopsia delle lesioni adducendo una serie di ragioni, dal costo, all'impossibilità di ottenere campioni di tessuto vitale, alla difficoltà di trovare un laboratorio di patologia o alla certezza dello stato della malattia.
La maggior parte degli intervistati non utilizza antibiotici prima dell'intervento (79%), durante l'intervento (95%) o postoperatorio (69%). Altro supporto IV utilizzato include gli steroidi desametasone (8%) e la vitamina C (48%). Molti intervistati (52%) utilizzano la terapia laser a bassa potenza (LLLT) dopo l'intervento a scopo curativo. Molti intervistati raccomandano un supporto nutrizionale che includa vitamine, minerali e vari farmaci omeopatici prima (81%) e durante (93%) il periodo di guarigione.
 Immagini
Immagini
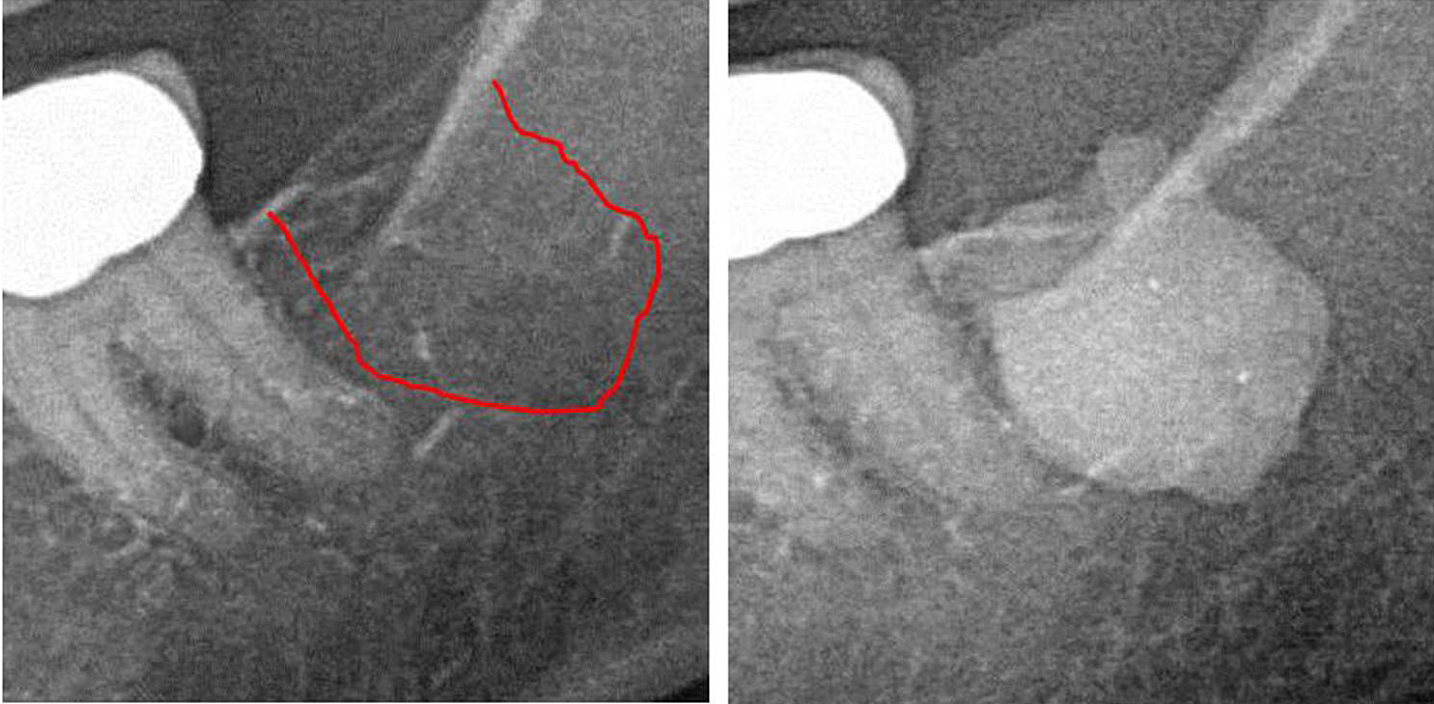
Appendice III Fig 1 Pannello sinistro: diagnostica radiografica 2D dell'area n. 38. Pannello destro: documentazione dell'estensione dell'FDO) nell'area retromolare 38/39 utilizzando un mezzo di contrasto dopo l'intervento chirurgico dell'FDOJ.
Abbreviazioni: FDOJ, osteonecrosi grassa degenerativa della mandibola.
Adattato da Lechner, et al, 2021. "La cavitazione della mascella espressa RANTES/CCL5: casi di studio che collegano l'infiammazione silenziosa nella mascella con l'epistemologia del cancro al seno". Cancro al seno: obiettivi e terapia
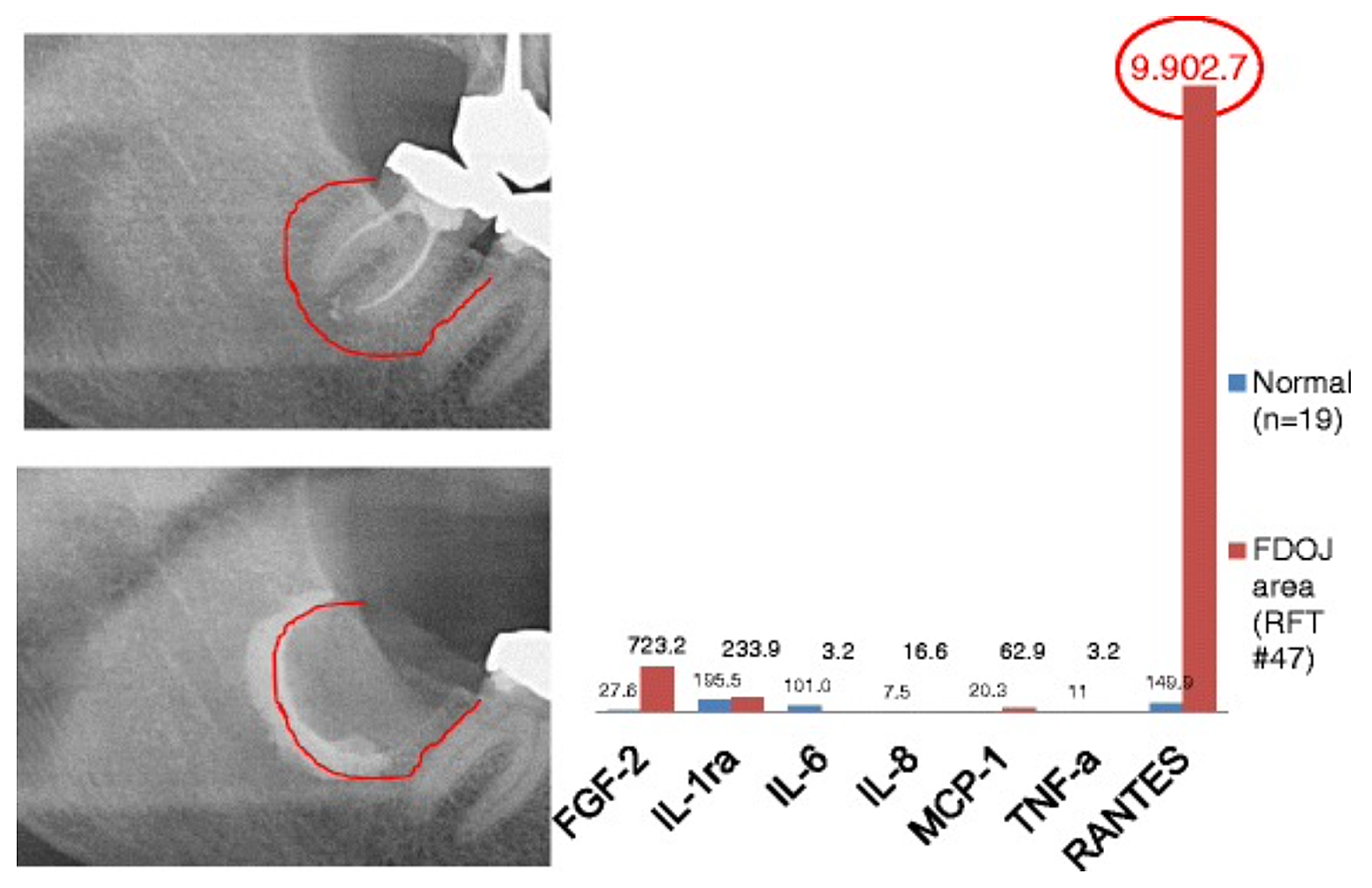
Circa 3 Fig 2 Confronto di sette citochine (FGF-2, IL-1ra, IL-6, IL-8, MCP-1, TNF-a e RANTES) in FDOJ sotto RFT #47 con le citochine nell'osso mascellare sano (n = 19). Documentazione intraoperatoria dell'estensione di FDOJ nella mascella inferiore destra, area n. 47 apicalmente della RFT n. 47, mediante mezzo di contrasto dopo la rimozione chirurgica della RFT n. 47.
Abbreviazioni: FDOJ, osteonecrosi grassa degenerativa della mandibola.
Adattato da Lechner e von Baehr, 2015. "La chemochina RANTES/CCL5 come collegamento sconosciuto tra la guarigione delle ferite nella mascella e la malattia sistemica: previsione e trattamenti su misura all'orizzonte?" Il Giornale EPMA
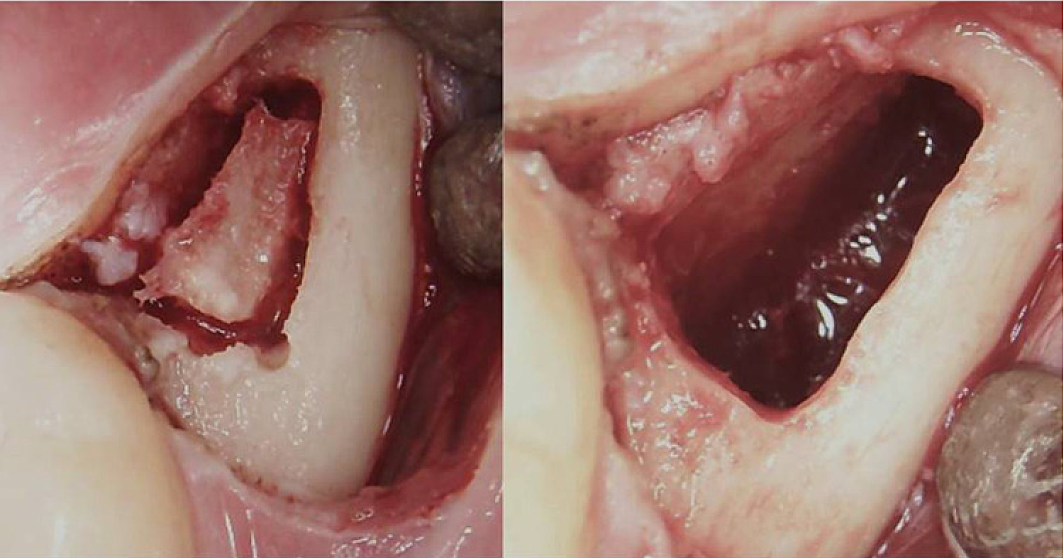
Appendice III Fig 3 Procedura chirurgica per un BMDJ/FDOJ retromolare. Pannello sinistro: dopo aver ripiegato il lembo mucoperiosteo, nella corteccia si è formata una finestra ossea. Pannello destro: cavità midollare curettata.
Abbreviazioni: BMDJ, difetto del midollo osseo nella mascella; FDOJ, osteonecrosi grassa degenerativa della mandibola.
Adattato da Lechner, et al, 2021. "Sindrome da affaticamento cronico e difetti del midollo osseo della mascella - Un caso clinico sulla diagnostica dentale aggiuntiva a raggi X con ultrasuoni." Giornale internazionale dei rapporti sui casi medici
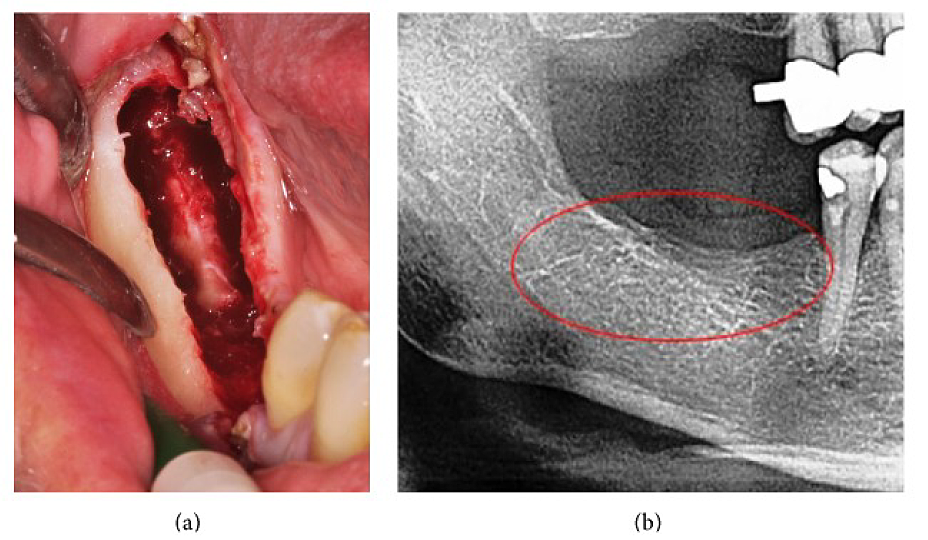
Appendice III Fig 4 (a) Curettage di FDOJ nella mascella inferiore con nervo infra-alveolare denudato. (b) Radiografia corrispondente senza segni di processo patologico nella mascella.
Abbreviazioni: FDOJ, osteonecrosi grassa degenerativa della mandibola
Adattato da Lechner, et al, 2015. "Dolore neuropatico periferico facciale/trigemino e RANTES/CCL5 nella cavitazione dell'osso mascellare". Evidence-Based Complementary and Alternative Medicine
Appendice III Filmato 1
Video clip (fare doppio clic sull'immagine per visualizzare il clip) di un intervento chirurgico all'osso mascellare che mostra globuli di grasso e secrezione purulenta dall'osso mascellare di un paziente sospettato di necrosi dell'osso mascellare. Per gentile concessione del dottor Miguel Stanley, DDS
Appendice III Filmato 2
Video clip (fare doppio clic sull'immagine per visualizzare il clip) di un intervento chirurgico all'osso mascellare che mostra globuli di grasso e secrezione purulenta dall'osso mascellare di un paziente sospettato di necrosi dell'osso mascellare. Per gentile concessione del dottor Miguel Stanley, DDS
Per scaricare o stampare questa pagina in una lingua diversa, scegli prima la tua lingua dal menu a discesa in alto a sinistra.
Autori del documento di posizione IAOMT sulle cavitazioni umane della mascella













